
Коклюш – это частое и серьезное инфекционное заболевание дыхательных путей, в основном вызываемое грамотрицательной палочкой-бактерией Bordetella pertussis либо В. Parapertussis. Хотя часто считается, что коклюш — исключительно «детская болезнь», на самом деле он возникает в любом возрасте, но наиболее серьезно проявляется у младенцев. Взрослые являются основным резервуаром B. pertussis сегодня, и коклюш остается эндемическим заболеванием во всем мире, несмотря на наличие всеобъемлющих программ иммунизации, ориентированных в первую очередь на детей. Для этого существует множество причин, в том числе неполный иммунитет в результате принесенной естественной инфекции, а также ослабление «прививочного» иммунитета с течением времени.
Это заболевание особенно опасно для малышей в возрасте до полугода, потому что в этой группе наблюдается наибольшее количество тяжелых осложнений, таких как апноэ, воспаление легких и энцефалопатия. Младенцы в во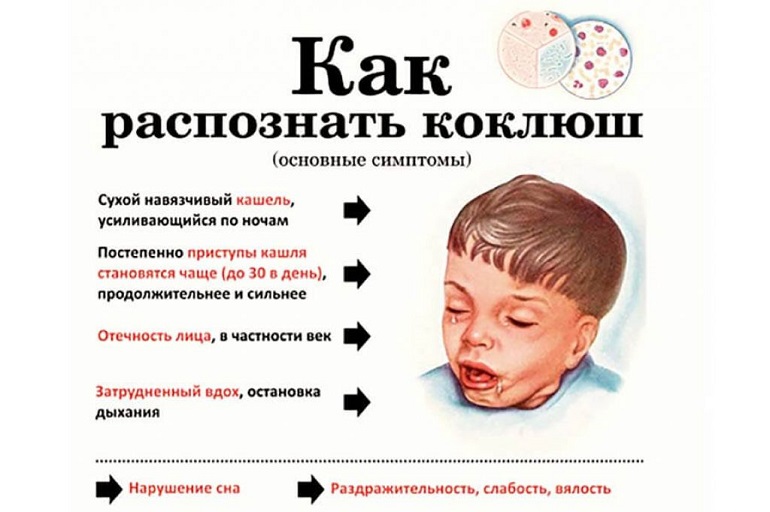
Как проявляется коклюш у детей?
Классический коклюш проявляется кашлем и насморком в течение первой недели заболевания (катаральная фаза), за которой следует более выраженный кашель с приступами и пароксизмами кашля (пароксизмальная фаза). Коклюш также может проявляться как неспецифический постоянный кашель. За пароксизмом кашля может следовать рвота. У младенцев может развиться апноэ и / или цианоз при приступах кашля. Обычно коклюшем заболевает до 2/3 членов семьи.
Возрастные особенности симптомов коклюша:
Дети от 0 до 3 месяцев: течение без лихорадки или низкой температуры, кашель с нарастающей частотой и тяжестью, плюс кашель с характерным криком, апноэ, рвота после кашля, цианоз, судороги, пневмония, либо только приступообразное апноэ, цианоз и судороги без кашля.
Дети от 4 месяцев до 9 лет: отсутствие лихорадки или низкая температура, приступообразный кашель ≥ 7 дней, негнойный ринит и одно из следующего: кашель с характерным звуком, рвота после кашля, апноэ, судороги, пневмония, обострение симптомов ночью.
Как диагностируется коклюш?
У коклюша отсутствуют специфические клинические признаки за исключением пароксизмов кашля. При этом дети обычно чувствуют себя хорошо между приступами кашля. Поэтому для постановки диагноза может быть полезно наблюдение за характером кашля у ребенка. Лихорадка при заболевании встречается нечасто. Лабораторное подтверждение не требуется для постановки диагноза, но может быть полезно для идентификации инфекции. Предпочтительный выбор метода исследования — это взятие назофарингеальный аспират или мазка для ПЦР. Тест обычно становится отрицательным через 21 день после начала кашля или через 5-7 дней после начала эффективной антибактериальной терапии. Серологический анализ на коклюш (IgA) может быть произведен не ранее, чем через 2 недели после начала заболевания, но он редко влияет на выбор методов лечения, которые являются стандартными.
Как лечат коклюш у детей?
Антибиотики применяются только на начальной катаральной фазе или на ранних этапах пароксизмальной фазы заболевания (до 14 дней кашля). Это позволит снизить тяжесть заболевания, может уменьшить распространение возбудителя и сокращает период пропуска школы. В больницу на стационарное лечение направляют детей с подозрением или признаками осложнений (пневмония, цианоз, апноэ).
При лечении используют следующие варианты антибиотиков:
- Для новорожденных используют Азитромицин 10 мг/кг перорально ежедневно в течение 5 дней.
- Для детей, которые не могут глотать таблетки, используют Кларитромицин жидкий 7,5 мг/кг перорально в течение 7 дней.
- Дети, которые могут глотать таблетки, получают Азитромицин (для детей старше 6 месяцев): 10 мг/кг перорально в первый день, а затем 5 мг/кг ежедневно в течение 4 дней.
- Если макролиды ребенку противопоказаны, то используют Триметоприм-сульфаметоксазол 0,5 мл / кг в течение 7 дней
В тяжелых случаях (персистирующий кашель) после 4-дневного перерыва назначают повторный курс лечения с той же дозировкой и длительностью.
К сожалению, антибактериальное лечение коклюша обычно неэффективно, поскольку оно обычно начинается слишком поздно.
Когда ребенку можно возвращаться в детский сад или школу?
Дети, болеющие коклюшем, должны быть изолированы от других людей до тех пор, пока не получат 5 дней антибиотикотерапии, или не пройдет 21-й день с начала кашля. Неиммунизированные (<3 доз) домашние и близкие должны находиться на карантине в течение 14 дней с момента последнего контакта с инфекцией или до тех пор, пока они не пройдут 5-дневный курс антибиотиков.
Нужно ли вакцинироваться после болезни?
Неиммунизированные или частично иммунизированные дети, перенесшие коклюш, все равно должны быть вакцинированы против коклюша.
